Der Vagusnerv
Ein wichtiger Bestandteil unseres Nervensystems spielt eine zentrale Rolle bei der Aufrechterhaltung des Gleichgewichts in unserem Körper. Bei einer Beeinträchtigung kann es eine Kaskade von Symptomen und Erkrankungen auslösen, die unsere Lebensqualität erheblich beeinträchtigen können. Das Verständnis des Vagusnervs, seiner Funktionen und der Auswirkungen seiner Beeinträchtigung auf uns ist von entscheidender Bedeutung, um die unzähligen gesundheitlichen Herausforderungen zu meistern, die er mit sich bringt [1].
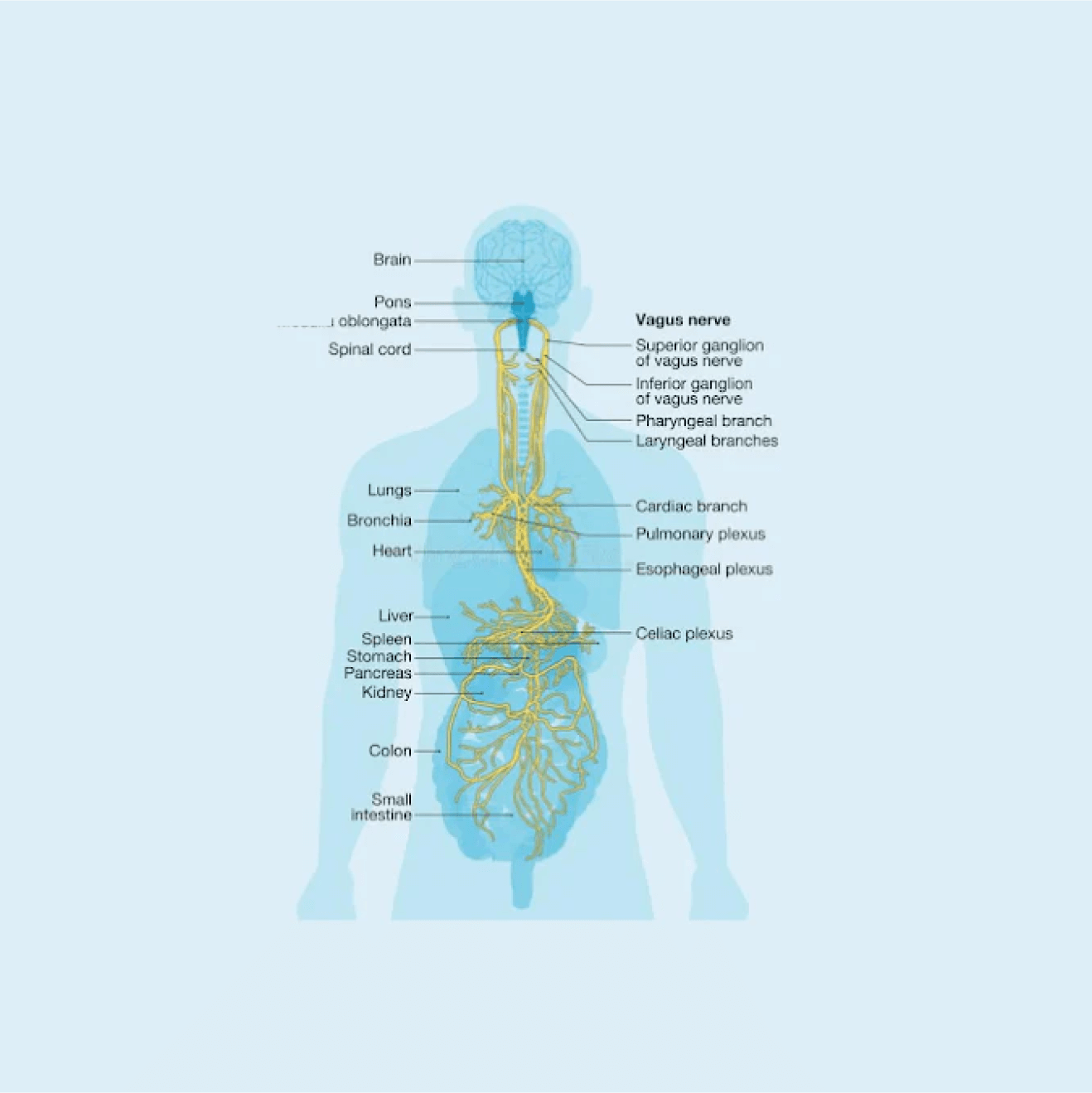
Erkrankungen und Symptome im Zusammenhang mit einer Schädigung des Vagusnervs
- Angst, Panikattacken, PTSD [2,3]
- Gehirnnebel [4]
- Chronische Müdigkeit [5]
- Kognitive Beeinträchtigungen [6]
- Dysphagie und Dysarthrie [7]
- Depression [8]
- Epilepsie und Anfälle [9]
- Schlaflosigkeit [10]
- Schwindel und Kopfschmerzen [11]
- Herz-Kreislauf-Symptome: Abnormale Herzfrequenz [12], Ohnmacht und Synkope [1], hoher Blutdruck [13]
- Magen-Darm-Probleme: Verdauungsprobleme [14,15], GERD [16], Gastroparese [17], Erbrechen und Übelkeit [18]
- Stoffwechsel- und endokrine Störungen: Fettleibigkeit [19], Diabetes [20, 21]
- Autoimmunerkrankungen und entzündliche Erkrankungen: Autoimmunerkrankungen [22], chronische Entzündungen [20, 23]

Was ist der Vagusnerv?
Der Vagusnerv ist ein langer Nerv, der vom Gehirn durch das Gesicht und den Brustkorb zum Bauchraum verläuft. Er ist an der Regulierung der Herzfrequenz, der Kontrolle der Muskelbewegung, der Aufrechterhaltung der Atmung und der Übertragung einer Vielzahl von Chemikalien durch den Körper beteiligt. Er ist auch dafür verantwortlich, den Verdauungstrakt in Ordnung zu halten, die Muskeln zusammenzuziehen, die den Magen entleeren, und die Sekretion von Enzymen zu regulieren [24].
Was verursacht eine Schädigung des Vagusnervs?
Einige Erkenntnisse legen nahe, dass eine Schädigung des Vagusnervs verschiedene Ursachen haben kann, darunter:
- chirurgische Eingriffe [25],
- neurologische Erkrankungen [25],
- Diabetes [26],
- chronischer Stress [25],
- Autoimmunerkrankungen [26],
- Exposition gegenüber Toxinen und Alkohol [27],
- Traumata [25],
- postinfektiöse Komplikationen [26],
- Schwermetalle [27].
Diagnose einer Schädigung des Vagusnervs
Eine gründliche Überprüfung der Symptome und der Krankengeschichte ist für die Diagnose einer Vagusnervschädigung von entscheidender Bedeutung. Dies kann durch einen Arzt oder mithilfe eines Fragebogens zur Beurteilung der Vagusnervschädigung erfolgen: hier. Weitere Informationen finden Sie bei Nurosym.
Bewertung startenNurosym – Klinische Nachweise
Weniger Müdigkeit und mehr Energie
Um den Grad der Müdigkeit der Teilnehmer zu bewerten und zu quantifizieren, verwendeten wir in unserer Studie die Pichot Fatigue Scale. Nach der Behandlung zeigte sich eine hochsignifikante Verbesserung der Müdigkeitswerte (D0 vs. D10, p<0,0001) (Abbildung 1). Die Teilnehmer berichteten, dass die Verbesserungen der Müdigkeit auch 1 Woche nach Beendigung der Behandlung anhielten [31].
Abbildung 1. Entwicklung der Müdigkeit, geschätzt mit der Pichot-Müdigkeitsskala während der Behandlung (D0: Tag 0, D5: Tag 5, D10: Tag 10) [31].
Reduzierte Intensität der Long-Covid-Symptome, einschließlich Gehirnnebel und Müdigkeit
Nach einer COVID-19-Infektion leiden Betroffene häufig unter einer Vielzahl von Symptomen wie Müdigkeit, kognitiven Problemen, Depressionen und Schmerzen. Wir haben unsere proprietäre Neuromodulation an Patienten mit Long-COVID-Symptomen evaluiert. Die Behandlung beginnt nach der Basismessung am Tag 0 (D0) und endet an D10, mit Nachuntersuchungen eine Woche später (D17). Nach 10 Behandlungssitzungen wurde eine sehr signifikante Verbesserung beobachtet (D0 vs. D10: p<0,0001) (Abbildung 2) [31].
Abbildung 2. Entwicklung der Long-Covid-Symptome nach Patienten-Score während der Behandlung (D0: Tag 0, D5: Tag 5, D10: Tag 10) [31].
Weniger Depressionen und bessere Stimmung
Es wurden Studien an Patienten durchgeführt, in denen Nurosym-Neuromodulation eingesetzt wurde. Diese bieten Einblicke in mögliche therapeutische Strategien zur Behandlung von Depressionen und zur Verbesserung der Stimmung. Die Entwicklung der Werte der Beck-Depressionsskala während der Behandlung wurde durchgeführt (Abbildung 3). Bereits nach 5 Tagen Therapie wurden die Symptome der Depression gelindert und eine deutliche Verbesserung der allgemeinen Stimmung beobachtet [31].
Abbildung 3. Entwicklung der Werte der Beck-Depressionsskala während der Behandlung (Tag 0, Tag 5 und Tag 10). Die Einzelwerte und der Median werden angezeigt. Es wurden nichtparametrische Friedman-Statistiken für Paarvergleiche verwendet, gefolgt vom Post-hoc-Dunn-Test für Mehrfachvergleiche [31].
Verbesserte Herzfrequenzvariabilität (HRV)
Die HRV ist ein Indikator für die Aktivität des Vagusnervs. Eine Verbesserung dieser HRV-Parameter deutet auf eine gezielte Stimulation des Vagusnervs und die Aktivierung spezifischer Mechanismen hin, die chronische Müdigkeit umkehren und die Stimmung verbessern. Einstündige Nurosym-Sitzungen veränderten alle drei Parameter der Herzfrequenzvariabilität (HRV) im Vergleich zu Placebo positiv (Abbildung 4) [32].
Abbildung 4. (a) Die hochfrequente HRV ist signifikant erhöht (*p=0,001); (b) die niederfrequente HRV ist signifikant verringert (*P=0,001); (c) das Verhältnis von LF zu HF ist signifikant verringert (*p=0,002) [32].
Reduzierung der Entzündung
Entzündungen im gesamten Körper und Gehirn tragen zur Entstehung, zum Fortschreiten von Krankheiten, zur Alterung und zu psychischen Problemen bei. Die Forschung unter Verwendung der Vagusstimulation hat bemerkenswerte Veränderungen bei zwei Entzündungsbiomarkern ergeben, nämlich Tumornekrosefaktor (TNF)-α und Interleukin (IL)-8. Die Ergebnisse zeigen eine statistisch signifikante Verringerung dieser Entzündungszytokine im Vergleich zur Scheingruppe am Ende von 3 Monaten (Abbildung 6). [34].
Abbildung 6. Veränderungen in zwei Entzündungsbiomarkern: (a) Tumornekrosefaktor (TNF)-α; (b) Interleukin (IL)-8, vor und nach 3 Monaten Low-Level-Tragusstimulation (LLTS) mit dem Nurosym-Gerät [34].

Verbesserte Durchblutung
Bei Herzinsuffizienz sind Probleme mit dem autonomen Nervensystem ein wesentlicher Faktor, der Probleme mit der Funktion der Blutgefäße verursacht. Die Nurosym-Stimulation hat die positiven Auswirkungen einer akuten Neuromodulation auf die makrovaskuläre Funktion und den Blutkreislauf im Vergleich zu Placebo gezeigt (Abbildung 7) [35].
Abbildung 7. Wirkung der Low-Level-Tragusstimulation (LLTS) auf die periphere Mikrozirkulation, gemessen durch Laser-Speckle-Kontrastbildgebung (LSCI). Pseudofarbbilder auf dem Handrücken der linken Hand während (1) Baseline, (2) Okklusion und (3) Postokklusiver reaktiver Hyperämie (PORH). Blau steht für niedrigere, rot für höhere Perfusionsraten; (B, C) Veränderungen der Blutperfusion gemessen über dem Nagelbettbereich, vor und nach Nurosym-Neuromodulation (B) und Scheinstimulation (Placebo) (C). Nach Nurosym-Neuromodulation wurde eine deutlich höhere Perfusionsrate beobachtet [35].
Reduzierte posturale orthostatische Tachykardie
Nach zwei Monaten wurde der Unterschied in der posturalen Herzfrequenzänderung zwischen aktiver Nurosym-Neuromodulation und Scheinstimulation (Placebo) untersucht (Abbildung 5). Die Analyse zeigte, dass die posturale Tachykardie (ohne signifikanten Blutdruckabfall) bei Patienten, die eine Nurosym-Neuromodulation erhielten, im Vergleich zur Kontrollgruppe signifikant geringer war (posturaler Anstieg der Herzfrequenz 18±10 Schläge/min gegenüber 32±14 Schläge/min, *p=0,016) [33].
Abbildung 5. Einfluss der aktiven Nurosym-Modulation vs. Scheinstimulation auf die posturale Veränderung der Herzfrequenz (Δ Herzfrequenz) [33].
Verbessertes Gedächtnis
Unsere klinischen Studien haben überzeugende Beweise dafür geliefert, dass das Nurosym-Gerät einen positiven Einfluss auf die kognitive Funktion hat, insbesondere auf Lern- und Erinnerungsaufgaben (Abbildung 8). Die Ergebnisse haben einen signifikanten Vorteil der Neuromodulation im Vergleich zu Placebo bei (A) allen Testfragen und (B) der Gedächtnisprüfung gezeigt. [36]
Abbildung 8. (A) Die Nurosym-Neuromodulation zeigte im Vergleich zu Placebo eine signifikante Verbesserung (*p < 0,05) bei allen Testfragen; (B) Der Effekt war auf einen signifikanten Vorteil (*p < 0,05) der Nurosym-Neuromodulation bei Gedächtnisfragen zurückzuführen. taVNS: Transkutane Vagusnervstimulation [36].
Besser lernen
Andere Untersuchungen haben gezeigt, dass die Therapie mit dem Nurosym-Gerät die Leistung bei Geschwindigkeits- und Dekodierungslernaufgaben im Vergleich zu Kontrollpersonen verbessert, was auf das Potenzial zur kognitiven Verbesserung hinweist (Abbildung 9) [37].
Abbildung 9. Die Neuromodulation mit Nurosym verbesserte die Geschwindigkeit bei der Automatizitäts- und Dekodierungsaufgabe im Vergleich zu den Kontrollpersonen signifikant (*p < 0,05). Die Fehlerbalken stellen den Standardfehler des Mittelwerts dar. taVNS: Transkutane Vagusnervstimulation [37].
Verweise
[1] Capilupi, Kerath und Becker. Vagusnervstimulation und das Herz-Kreislauf-System. Cold Spring Harb Perspect Med 2020, 10(2):a034173. doi: 10.1101/cshperspect.a034173
[2] Peña, Engineer und McIntyre. Schnelle Remission konditionierter Angstausdrücke durch Extinktionstraining gepaart mit Vagusnervstimulation. Biol Psychiatry 2013, 73:1071–1077. doi: 10.1016/j.biopsych.2012.10.021
[3] George, Ward, et al. Eine Pilotstudie zur Vagusnervstimulation (VNS) bei behandlungsresistenten Angststörungen. Brain Stimul 2008, 1:112–121. doi: 10.1016/j.brs.2008.02.001
[4] Sfera, Rahman, et al. Long COVID als Tauopathie: Von „Gehirnnebel“ und „Fusogenstürmen“. Int J Mol Sci 2023, 24(16):12648. doi: 10.3390/ijms241612648
[5] Rodriguez, Pou, et al. Linderung der Symptome bei Patienten mit myalgischer Enzephalomyelitis durch gezielte Beeinflussung der neuroimmunen Schnittstelle und Optimierung der Krankheitstoleranz. Oxf Open Immunol 2023, 17;4(1):iqad003. doi: 10.1093/oxfimm/iqad003
[6] Murphy, O'Neal, et al. Die Auswirkungen der transkutanen Vagusnervstimulation auf die funktionelle Konnektivität innerhalb semantischer und hippocampaler Netzwerke bei leichter kognitiver Beeinträchtigung. Neurotherapeutics 2023, 20(2):419-430. doi: 10.1007/s13311-022-01318-4
[7] Kenny und Bordoni. Neuroanatomie, Hirnnerv 10 (Vagusnerv) [Aktualisiert 2022 Nov 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing 2023. Verfügbar unter: https://www.ncbi.nlm.nih.gov/books/NBK537171/
[8] O'Keane, Dinan, et al. Veränderungen der Hypothalamus-Hypophysen-Nebennieren-Achse nach Vagusnerv-Stimulationstherapie bei chronischer Depression. Biol Psychiatry 2005, 58: 963–968. 10.1016/j.biopsych.2005.04.049
[9] Krahl. Vagusnervstimulation bei Epilepsie: Eine Überprüfung der peripheren Mechanismen. Surg Neurol Int 2012, 3(Suppl 1):S47-52. doi: 10.4103/2152-7806.91610
[10] Wu, Song, et al. Transkutane Vagusnervstimulation könnte die Wirksamkeitsrate hinsichtlich der Schlafqualität bei der Behandlung von primärer Schlaflosigkeit verbessern: Eine randomisierte Kontrollstudie. Brain Sci 2022, 26;12(10):1296. doi: 10.3390/brainsci12101296
[11] Beh. Nystagmus und Schwindel bei akuten vestibulären Migräneattacken: Reaktion auf nicht-invasive Vagusnervstimulation. Otol Neurotol 2021, 42(2):e233-e236. doi: 10.1097/MAO.0000000000002892
[12] Petelin Gadze, Bujan Kovac et al. Vagusnervstimulation ist bei posturalem orthostatischem Tachykardiesyndrom und Epilepsie von Vorteil. Seizure 2018, 57:11–13. 10.1016/J.SEIZURE.2018.03.001
[13] Plachta, Gierthmuehlen, et al. Blutdruckkontrolle mit selektiver Vagusnervstimulation und minimalen Nebenwirkungen. J Neural Eng 2014, 11(3):036011. doi: 10.1088/1741-2560/11/3/036011
[14] Bonaz, Sinniger und Pellissier. Vagusnervstimulation an der Schnittstelle von Gehirn-Darm-Interaktionen. Cold Spring Harb Perspect Med 2019, 9(8):a034199. doi: 10.1101/cshperspect.a034199
[15] Fornaro, Actis, et al. G. Entzündliche Darmerkrankung: Rolle der Vagusnervstimulation. J Clin Med 2022, 11(19):5690. doi: 10.3390/jcm11195690
[16] Hong, Kamath, et al. Beurteilung des afferenten Vagusnervs bei Patienten mit gastroösophagealem Reflux. Surg Endosc 2002, 16(7):1042-5. doi: 10.1007/s00464-001-8322-4
[17] Dougherty, Zarroli und Kapur. Verbesserung der symptomatischen Gastroparese durch erhöhte Stimulation des Vagusnervs. Neurol Clin Pract 2021, 11(1):e18-e19. doi: 10.1212/CPJ.0000000000000775
[18] Babic und Browning. Die Rolle vagaler Neuroschaltkreise bei der Regulierung von Übelkeit und Erbrechen. Eur J Pharmacol 2014, 5;722:38-47. doi: 10.1016/j.ejphar.2013.08.047
[19] Loper, Leinen, et al. Sowohl fett- als auch kohlenhydratreiche Ernährung beeinträchtigt die Sättigungssignalisierung des Vagusnervs. Sci Rep 2021, 11:10394. doi.org/10.1038/s41598-021-89465-0
[20] Pavlov und Tracey. Der Vagusnerv und der Entzündungsreflex, der Immunität und Stoffwechsel verbindet. Nat Rev Endocrinol, 2012, 8(12):743-54. doi: 10.1038/nrendo.2012.189
[21] Sorski und Gidron. Der Vagusnerv, Entzündungen und Diabetes – ein heiliges Dreieck. Cells 2023, 12(12):1632. doi: 10.3390/cells12121632
[22] Zinglersen, Drange, et al. Vagusnervstimulation als neuartige Behandlung für systemischen Lupus erythematodes: Studienprotokoll für eine randomisierte, parallele, scheinkontrollierte, vom Prüfer initiierte klinische Studie, die SLE-VNS-Studie. BMJ Open 2022, 20;12(9):e064552. doi: 10.1136/bmjopen-2022-064552
[23] Kobrzycka, Napora, et al. Periphere und zentrale Kompensationsmechanismen für eine beeinträchtigte Vagusnervfunktion während der peripheren Immunaktivierung. J Neuroinflammation 2019, 16: 150. doi.org/10.1186/s12974-019-1544-y
[24] Dolphin, Dukelow, et al. „Der wandernde Nerv, der Herz und Geist verbindet“ – Die komplementäre Rolle der transkutanen Vagusnervstimulation bei der Modulation der neurokardiovaskulären und kognitiven Leistungsfähigkeit. Front Neurosci 2022, 16:897303. doi: 10.3389/fnins.2022.897303
[25] Breit und Kupferberg et al. Vagusnerv als Modulator der Hirn-Darm-Achse bei psychiatrischen und entzündlichen Erkrankungen. Front Psychiatry. 2018, 9:44. doi: 10.3389/fpsyt.2018.00044
[26] Lladós et al. Vagusnerv-Dysfunktion im Post-COVID-19-Zustand. SSRN Scholarly Paper 2023, doi.org/10.2139/ssrn.4479598
[27] Clarkson. Metalltoxizität im zentralen Nervensystem. Environ Health Perspect. 1987 75:59-64. doi: 10.1289/ehp.877559
[28] Howland. Vagusnervstimulation. Curr Behav Neurosci Rep 2014, 1(2):64-73. doi: 10.1007/s40473-014-0010-5
[29] Ben-Menachem, Hellström und Verstappen. Analyse der direkten Krankenhauskosten vor und 18 Monate nach der Behandlung mit Vagusnervstimulationstherapie bei 43 Patienten. Neurology 2002, 59(6 Suppl 4):S44-7. doi: 10.1212/wnl.59.6_suppl_4.s44
[30] Straube und Eren. tVNS in der Behandlung von Kopfschmerzen und Schmerzen. Auton Neurosci 2021, 236:102875. doi: 10.1016/j.autneu.2021.102875
[31] Verbanck et. al. Transkutane aurikuläre Vagusnervstimulation (tVNS) kann die Manifestationen des Long-COVID-Syndroms umkehren: Eine Pilotstudie. Fortschritte in der neurologischen und neurowissenschaftlichen Forschung 2012, 2;1-13
[32] Geng, Liu, et al. Die Wirkung der transkutanen Stimulation des aurikulären Vagusnervs auf die HRV bei gesunden jungen Menschen. PLoS One. 2022, 17(2):e0263833. doi: 10.1371/journal.pone.0263833
[33] Stavros Stavrakis, Xue Cai, et. al. LB-456640-4 Nicht-invasive Vagusnervstimulation beim posturalen Tachykardiesyndrom: eine randomisierte klinische Studie. Heart Rhythm 2023, 20(7):1090, ISSN 1547-5271, doi.org/10.1016/j.hrthm.2023.04.051
[34] Stavrakis, Elkholey, et al. Neuromodulation der Entzündung zur Behandlung von Herzinsuffizienz mit erhaltener Ejektionsfraktion: Eine randomisierte klinische Pilotstudie. J Am Heart Assoc 2022, 11(3):e023582. doi: 10.1161/JAHA.121.023582
[35] Dasari, Csipo, et al. Auswirkungen einer schwachen Tragusstimulation auf die Endothelfunktion bei Herzinsuffizienz mit reduzierter Ejektionsfraktion. J Card Fail 2021, 27(5):568-576. doi: 10.1016/j.cardfail.2020.12.017
[36] Thakkar, Richardson et al. Die Wirkung der nicht-invasiven Vagusnervstimulation auf das Erinnerungsvermögen beim Lesen: Eine Pilotstudie. Behav Brain Res 2023, 438:114164. doi: 10.1016/j.bbr.2022.114164
[37] Thakkar, Engelhart, et al. Transkutane Stimulation des Nervus vagus auricularis verbessert das Lernen neuer Buchstaben-Laut-Beziehungen bei Erwachsenen. Brain Stimul 2020, 13(6):1813-1820. doi: 10.1016/j.brs.2020.10.012
