Nervo vago schiacciato nel collo: sintomi, cause e modi comprovati per sentirsi meglio
Tensione al collo, difficoltà a deglutire, vertigini improvvise, irregolarità della frequenza cardiaca, cambiamenti digestivi o una sensazione interna di “instabilità” che sale dalla base del cranio: queste sensazioni spesso portano le persone a cercare un “nervo vago schiacciato.” La frase non è imprecisa dal punto di vista medico, ma è incompleta.
Il nervo vago non si comporta come un tipico nervo spinale. Non si trova superficialmente tra muscoli tesi, né viaggia attraverso stretti tunnel ossei dove può essere intrappolato nel senso ortopedico tradizionale. Eppure l'esperienza dei sintomi guidati dal vago nel collo è molto reale.
Ciò che le persone descrivono come un nervo vago schiacciato è solitamente un’interazione tra biomeccanica cervicale, tensione fasciale, infiammazione e disregolazione autonomica. In casi più rari, la compressione strutturale o l’instabilità craniovertebrale possono influenzare direttamente le vie vagali. Vale la pena comprendere entrambi i meccanismi, strutturale e funzionale, perché questa distinzione spiega perché i sintomi variano così ampiamente e perché il trattamento deve concentrarsi sulla fisiologia più profonda, non solo sul collo.
Questo articolo riunisce anatomia, approfondimenti clinici, scienza del sistema nervoso e ricerche emergenti sulla neuromodulazione per spiegare cosa accade realmente quando si manifestano sintomi correlati al vago nel collo e per delineare approcci che possono aiutare a supportare il funzionamento vagale complessivo.
A cosa serve il nervo vago nel collo
Il nervo vago è la principale via parasimpatica del corpo, un regolatore centrale dell'omeostasi. Regola la variabilità della frequenza cardiaca, la funzione digestiva, la segnalazione infiammatoria, il movimento laringeo e faringeo, i modelli respiratori e il recupero emotivo.
Quando esce dal cranio attraverso il foro giugulare e scende nel collo, il nervo vago si trova all'interno della guaina carotidea, un compartimento fasciale protettivo lungo l'arteria carotide e la vena giugulare interna. Questa regione è ricca di meccanocettori, tessuti sensibili alla pressione, flusso linfatico e strati fasciali profondi.
Il collo, in particolare la regione cervicale superiore, è altamente mobile e strutturalmente denso, il che lo rende particolarmente sensibile ai cambiamenti di allineamento, tensione e infiammazione. Anche sottili cambiamenti nella meccanica cervicale possono influenzare la guaina fasciale che circonda il nervo vago, alterando la qualità dei segnali che invia al cuore, ai polmoni, agli organi digestivi e al cervello.
È possibile davvero pizzicare il nervo vago?
La risposta breve: sì, ma raramente.
La vera compressione strutturale può verificarsi quando:
-
i legamenti della colonna cervicale superiore diventano lassi (instabilità craniovertebrale, trauma)
-
il disallineamento cervicale altera la tensione fasciale sulla guaina carotidea
-
il gonfiore infiammatorio restringe lo spazio attraverso il quale passa il nervo
-
tumori, cisti o cambiamenti postoperatori distorcono fisicamente i piani tissutali
Queste condizioni si presentano tipicamente anche con sintomi neurologici o muscoloscheletrici, non solo autonomici: reazioni corporee automatiche come vertigini, variazioni della frequenza cardiaca, nausea o cambiamenti digestivi.
Più comunemente, i sintomi sono funzionali, non meccanici
La maggior parte delle persone che percepiscono “pizzicano” stanno sperimentando:
-
eccessiva tensione fasciale nel collo profondo
-
vie autonome sensibilizzate dopo stress o malattia
-
infiammazione dopo infezione virale
-
tono vagale alterato
-
disautonomia (come alterazioni posturali della frequenza cardiaca o sintomi post-virali persistenti)
-
protezione muscolare e instabilità cervicale a seguito di postura prolungata alla scrivania o serraggio della mascella
In queste situazioni, il nervo non è fisicamente intrappolato; al contrario, la sua segnalazione viene interrotta.
Il corpo interpreta questo disturbo come tensione, pressione, difficoltà a deglutire, costrizione della gola, vertigini, nausea o improvvisi cambiamenti della frequenza cardiaca. L'esperienza è del tutto reale, anche quando non esiste alcuna compressione strutturale.
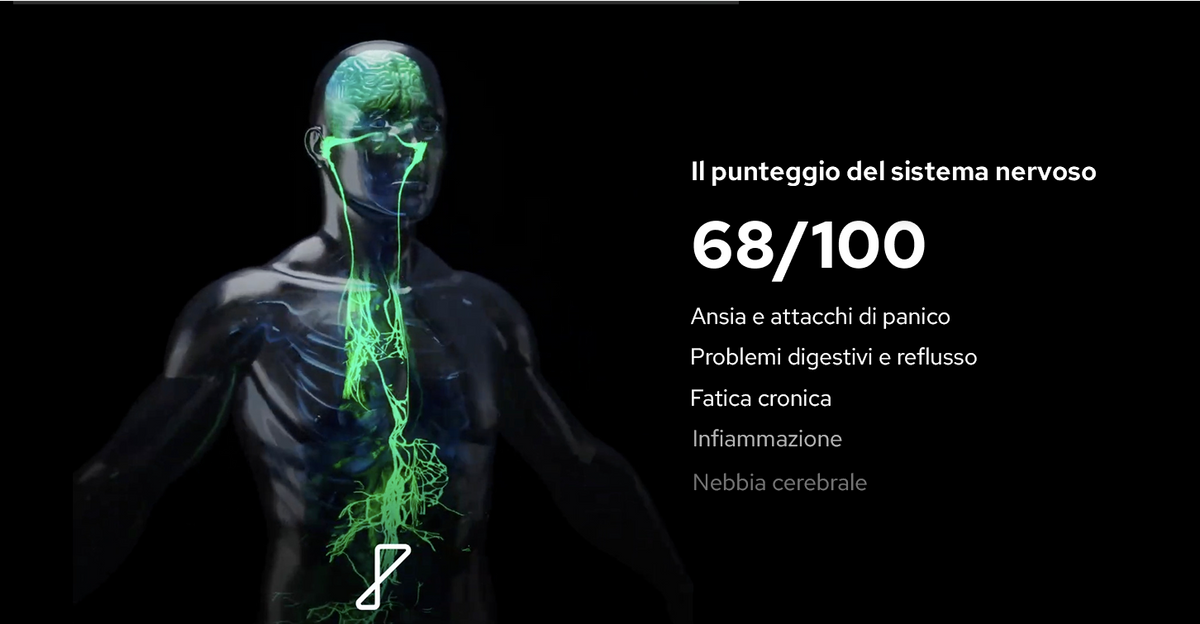
Sintomi del nervo vago schiacciato nel collo
Un cambiamento nella qualità della segnalazione vagale raramente rimane localizzato nel collo. Invece, riecheggia attraverso i sistemi che il nervo aiuta a regolare. Molte persone notano sintomi come:
Tensione alla gola e difficoltà a deglutire
Molti individui descrivono un restringimento sotto la mascella, una sensazione di “blocco” o una deglutizione faticosa. Il nervo vago innerva i muscoli faringei e laringei; l'irritazione può causarne l'affaticamento o la mancata attivazione.
Instabilità del tasso cardiaco
Le fluttuazioni tra battiti cardiaci rapidi e lenti, palpitazioni o picchi di pressione toracica possono riflettere cambiamenti nell'attività vagale. Poiché il nervo vago rallenta la frequenza cardiaca, le interruzioni del suo tono portano a risposte cardiache incoerenti.
Vertigini, stordimento o sensazioni “fluttuanti”
La disregolazione autonomica interrompe il controllo della pressione sanguigna. Gli individui possono avvertire un'improvvisa instabilità quando ruotano la testa, stanno in piedi o durante periodi di tensione prolungata del collo.
Nausea, instabilità digestiva e sintomi di reflusso acido
Il nervo vago è il principale motore della motilità intestinale. L'irritazione si manifesta spesso con nausea, crampi, gonfiore, indigestione o una sensazione di pesantezza allo stomaco anche dopo piccoli pasti.
Episodi di tensione aumentata o tremore interno (stati di ansia)
Quando il tono vagale è basso e il tono simpatico è alto, l'esperienza emotiva spesso imita l'ansia, anche se la radice è fisiologica e non psicologica.
Affaticamento vocale o raucedine
Il ramo laringeo ricorrente del nervo vago controlla il movimento delle corde vocali. L'irritazione può provocare raucedine intermittente o difficoltà a sostenere la parola.
Stanchezza dopo l'attività
Un basso tono vagale è stato associato a una ridotta regolazione energetica, a un aumento della segnalazione infiammatoria e a una ridotta resilienza allo stress. Questi effetti tendono ad intensificarsi ogni volta che il corpo è sottoposto a stress sistemico.
Perché si manifestano questi sintomi?
Per capire perché i sintomi legati al vago possono sembrare così diversi e di vasta portata, è utile esaminare i due sistemi che modellano maggiormente il suo comportamento: la biomeccanica cervicale e la regolazione autonomica. Insieme, questi elementi creano il terreno sottostante in cui si sviluppano i sintomi.
Tensione cervicale e carico fasciale
La fascia cervicale profonda può trasmettere tensione alla guaina carotidea. Questa tensione non pizzica il nervo, ma può interromperne la meccanosensibilità e i modelli di segnalazione.
Infiammazione post-virale
Le malattie virali possono infiammare i tessuti attorno al nervo vago e interrompere la segnalazione afferente vagale. Quando ciò accade, il sistema nervoso autonomo diventa ipersensibile.
Disregolazione del sistema nervoso autonomo
Stress, traumi, pulsione simpatica cronica e sonno scarso abbassano il tono vagale. Il nervo vago diventa reattivo, amplificando le sensazioni nella gola, nel torace e nell'intestino.
Instabilità o disallineamento cervicale
Anche piccoli cambiamenti nel modo in cui si muove la parte superiore del collo possono cambiare il modo in cui si comportano i tessuti attorno al nervo vago.
Continuità fasciale da mascella, lingua e diaframma
La disfunzione dell'articolazione temporo-mandibolare (ATM), la respirazione orale e la respirazione toracica superficiale possono spostare la tensione fasciale nella parte profonda del collo.
Spesso i sintomi derivano dalla convergenza di questi meccanismi e non da una singola causa.
Diagnosi della compressione del nervo vago
La diagnosi di disfunzione correlata al vago richiede un approccio articolato, poiché l'imaging raramente rileva l'irritazione funzionale.
Valutazioni utili possono includere:
-
valutazione della variabilità del riflesso faringeo
-
analisi del movimento delle corde vocali
-
modelli di variabilità della pressione sanguigna e della frequenza cardiaca
-
valutazione della stabilità dell'articolazione cervicale
-
storia di traumi, postura o malattie virali
-
mappatura dei sintomi autonomici
La risonanza magnetica o la TC possono essere utilizzate quando si sospetta una compressione strutturale, ma l'imaging normale non esclude la disregolazione vagale: infatti, la maggior parte dei sintomi guidati dal vago si verificano con scansioni normali.
Approcci di supporto
Poiché un singolo fattore raramente causa disfunzione del nervo vago, un approccio di supporto deve riflettere questa complessità. Gli approcci che supportano la biomeccanica cervicale, l’equilibrio neuroinfiammatorio e il tono autonomo possono offrire un supporto significativo nel tempo. Di seguito sono riportate le strategie più costantemente dimostrate per supportare il funzionamento vagale.
Come affrontare la tensione cervicale e l'allineamento
Tecniche manuali, rilascio miofasciale, stabilizzazione cervicale superiore e movimento guidato dal respiro possono ridurre il carico meccanico sui tessuti profondi del collo.
Ridurre l'infiammazione
Supportare i percorsi antinfiammatori (assunzione di omega-3, ripristino dell’equilibrio intestinale, ritmo dopo la malattia) può aiutare ad alleviare la sensibilità vagale.
Adattamenti dello stile di vita
L'ergonomia, la qualità del sonno, l'idratazione e la riduzione del carico simpatico (caffeina, stress cronico, sovrallenamento ad alta intensità) aggravano gli effetti di qualsiasi approccio.
Regolamentazione Autonoma
È qui che gli approcci moderni possono rivelarsi particolarmente utili. Quando i sintomi derivano dalla disautonomia, i soli trattamenti strutturali sono incompleti.
Respiri delicati, espirazioni lente e rilassamento muscolare progressivo possono aiutare a sostenere l'equilibrio parasimpatico, ma il miglioramento può essere lento.
Neuromodulazione vaginale auricolare
Negli ultimi dieci anni, la stimolazione transcutanea del nervo vago auricolare (tVNS) è stata studiata per il suo potenziale di stabilizzare il tono vagale attivando il ramo auricolare del nervo vago nell'orecchio, una regione con una connessione anatomica diretta con il tronco encefalico.
A differenza degli stimolatori impiantati chirurgicamente, la tVNS fornisce un metodo non invasivo ma altamente mirato per modulare l'attività vagale. È uno dei pochi approcci di neuromodulazione che può essere utilizzato interamente a casa, il che lo rende accessibile e straordinariamente facile da integrare nelle routine moderne. Il metodo è supportato da una letteratura clinica in continua espansione ed è costantemente ben tollerato da un'ampia gamma di individui.
Dispositivi indossabili per stimolare il nervo vago, come Nurosym, trasmettono impulsi elettrici finemente regolati attraverso il ramo auricolare del nervo vago, favorendo una segnalazione più costante e coerente. Il suo design privilegia la semplicità: un formato leggero e indossabile che richiede poche o nessuna interruzione della vita quotidiana.
Ricerche che utilizzano approcci simili hanno osservato miglioramenti nella stabilità autonomica e nella variabilità della frequenza cardiaca. Altri studi rilevano riduzioni dei sintomi di affaticamento persistente e dei sintomi digestivi negli individui in fase di recupero da malattie virali, insieme a miglioramenti nella variabilità della pressione sanguigna in alcuni contesti cardiovascolari. Questi metodi sono stati generalmente ben tollerati negli studi clinici.
Ciò rende la neuromodulazione un approccio promettente che può supportare gli individui i cui sintomi “nervo vago schiacciato” riflettono la reattività autonomica piuttosto che la compressione strutturale.

Figura 1: Evidenza clinica del nurosimo: cambiamenti nell'affaticamento nell'arco di 10 giorni. I livelli di fatica sono stati misurati utilizzando la Pichot Fatigue Scale. Nel periodo di 10 giorni, i partecipanti hanno mostrato una chiara tendenza al ribasso nei loro punteggi di affaticamento, con la variazione maggiore verificatasi tra il giorno 5 e il giorno 10. Molti individui hanno anche notato di aver continuato a sentire miglioramenti energetici per circa una settimana dopo la fine del periodo di stimolazione. Fonte.
Nurosym: uno strumento di supporto per un sistema nervoso più stabile
Nurosym è un dispositivo indossabile per la stimolazione del nervo vago, certificato CE e non invasivo, progettato per fornire impulsi elettrici delicati e calibrati con precisione al ramo auricolare del nervo vago attraverso l'orecchio esterno. Il suo sviluppo si basa su un crescente numero di ricerche che esaminano come la stimolazione auricolare possa influenzare i marcatori collegati all'attività vagale, tra cui la variabilità della frequenza cardiaca, la segnalazione infiammatoria, la stabilità autonomica, la microcircolazione e aspetti delle prestazioni cognitive.
Molte persone esplorano approcci di supporto vagale mentre affrontano un'ampia gamma di sfide moderne legate allo squilibrio autonomo, come risposte allo stress più intense, scarsa qualità del sonno, affaticamento persistente, sensibilità digestiva, tensione emotiva, disregolazione post-virale, burnout, dolore diffuso o sovraccarico “sistemico generale” Nurosym è progettato per supportare i processi regolatori dell'organismo in contesti in cui gli individui cercano modi più delicati per stabilizzare il proprio stato autonomo.
Grazie al suo utilizzo, Nurosym ha accumulato un notevole record di sicurezza e tollerabilità nel mondo reale. Con oltre 50 studi clinici completati o in corso che coinvolgono Nurosym, tra cui disegni randomizzati e controllati con placebo, e un solido profilo di sicurezza in oltre quattro milioni di sessioni, rappresenta un approccio moderno, allineato alla ricerca, per supportare la regolazione correlata al vago in un formato semplice e quotidiano.
Nella pratica, molti individui scelgono di abbinare Nurosym alle pratiche fondamentali che aiutano a mantenere l'equilibrio tra la regione cervicale e il sistema autonomo nel tempo.

Figura 2: Evidenza clinica del nurosimo: cambiamenti nei punteggi dell'umore nell'arco di 10 giorni. L'umore è stato valutato utilizzando la Beck Depression Scale. Nel periodo di 10 giorni, i partecipanti hanno mostrato una graduale diminuzione dei loro punteggi di depressione, con lo spostamento più evidente che si è verificato tra il giorno 5 e il giorno 10. Molti individui hanno anche riferito di aver avvertito un miglioramento generale del proprio stato emotivo con il progredire del periodo di stimolazione. Fonte.
Prevenzione e assistenza a lungo termine
Mantenere la stabilità cervicale, la forza nei flessori profondi del collo, supportare la respirazione diaframmatica e ridurre al minimo i fattori scatenanti infiammatori cronici può aiutare a ridurre la probabilità di recidiva dei sintomi.
Soprattutto, è il graduale ripristino della flessibilità autonomica, attraverso una regolazione guidata dal respiro, un ritmo ponderato, movimenti rigenerativi e una neuromodulazione mirata, che in ultima analisi può aiutare a supportare la capacità del sistema nervoso di resilienza a lungo termine.
Conclusione
I sintomi del collo correlati al vago spesso non derivano da una compressione fisica del nervo, ma dall’intersezione tra tensione cervicale, infiammazione sistemica e tono autonomo interrotto. Comprendere questa complessità è importante perché significa che i percorsi di supporto sono più ampi e spesso più flessibili di quanto potrebbe implicare un’interpretazione esclusivamente strutturale. Man mano che l'ambiente cervicale si stabilizza, l'infiammazione si attenua e, con il graduale miglioramento del tono vagale, i sintomi che un tempo sembravano diffusi e imprevedibili possono gradualmente attenuarsi.
In questo caso, la neuromodulazione auricolare offre un ulteriore livello di supporto: un approccio non invasivo, supportato dalla ricerca, che può aiutare a stabilizzare i percorsi vagali attraverso l'orecchio esterno. I sistemi indossabili non invasivi come Nurosym sono progettati per rendere questo processo calmo, intuitivo e semplice da integrare nella routine quotidiana.
Se abbinata alla cura cervicale, alla stimolazione e alle pratiche guidate dal respiro, la neuromodulazione può aiutare a ristabilire i ritmi autonomici fluidi che consentono al corpo di sentirsi nuovamente regolato. Molte persone potrebbero notare non solo un miglioramento dei sintomi, ma anche un maggiore senso di stabilità interna e di salute.
Disclaimer: questo contenuto ha solo scopo informativo e non costituisce consulenza medica. Nurosym non diagnostica, tratta, cura o previene alcuna condizione medica.
Bibliografia
-
Kaniusas E, Kampusch S, Tittgemeyer M, Panetsos F, Gines RF, Papa M, Paneri S. Current directions in the auricular vagus nerve stimulation I: A physiological perspective. Front Neurosci. 2019;13:854.
-
Yap JYY, Keatch C, Lambert E, Woods W, Stoddart PR, Kameneva T. Critical review of transcutaneous vagus nerve stimulation: Challenges for translation to clinical practice. Front Neurosci. 2020;14:284.
-
Luche M, et al. First report of safety and tolerability of low-level tragus neuromodulation in cardiovascular research. Clin Auton Res. 2024;34(1):23-34.
-
Premchand RK, Sharma K, Mittal S, Monteiro R, Dixit S, Ardell JL. Autonomic modulation using vagus nerve stimulation: implications for heart rate variability and cardiovascular function. Front Cardiovasc Med. 2022;9:881193.
-
Sclocco R, Garcia RG, Kettner NW, Fisher HP, Isenburg K, Mullen MT, et al. The influence of cervical mechanosensory input on autonomic and brainstem regulation. Brain Struct Funct. 2016;221(5):2555-2570.
-
Knotkova H, Hamani C, Sivanesan E, Pereira EAC, Krames ES. Neuromodulation for chronic pain and autonomic regulation: mechanisms and pathways. Prog Neurobiol. 2021;196:101882.
-
Budde H, Schaal K, Lamprecht M, et al. Cardiovascular responses and autonomic involvement during neck rotation and cervical loading. J Electromyogr Kinesiol. 2018;42:64-72.
-
Chimenti RL, Frey-Law LA, Sluka KA. Mechanisms underlying chronic muscle pain: dynamic interplay between peripheral and central factors. Phys Ther. 2018;98(5):403-413.
-
Tracey KJ. Reflex control of immunity. Nat Rev Immunol. 2009;9(6):418–428.
-
Bonaz B, Sinniger V, Pellissier S. The vagus nerve at the interface of the microbiota–gut–brain axis. Front Neurosci. 2018;12:49.
-
Goldstein DS. The extended autonomic system, dyshomeostasis, and fatigue. Physiology (Bethesda). 2020;35(6):425–439.
-
Rea P. Essential Clinical Anatomy of the Nervous System. Academic Press; 2015.
-
Standring S. Gray’s Anatomy: The Anatomical Basis of Clinical Practice. 42nd ed. Elsevier; 2020.
-
Macey PM, Woo MA, Kumar R, et al. Neural control of autonomic function: Insights from imaging. Auton Neurosci. 2016;203:5–13.
-
Badran BW, Yu AB, et al. Short term transcutaneous auricular vagus nerve stimulation modulates brain activity associated with autonomic regulation. Brain Stimul. 2018;11(4):1–12.
-
Verbanck P, et al. Advances in Neurology and Neuroscience Research. 2012;2:1–13.